福島第一事故情報
放射線による人体への影響

福島県での甲状腺がん検査結果の現状
福島県立医科大学附属病院 甲状腺・内分泌外科部長 鈴木 眞一 氏 (すずき・しんいち)
1956年 福島県生まれ。医学博士。福島県立医科大学医学部医学科卒業。同大学附属病院教授および乳腺・内分泌・甲状腺外科部長、医学部器官制御外科学講座教授。2011年9月からは同大学に置かれた「放射線医学県民健康管理センター」で臨床部門副部長、現在は、甲状腺検査部門長、医学部甲状腺内分泌学講座主任教授も務めている。
── 事故発生当時に18歳以下の県民約36万人に対する甲状腺検査を実施してきているということですが、その概要と検査結果の最新状況をお聞かせ下さい。
鈴木 今年の3月に検査がひと廻り終わったところです。
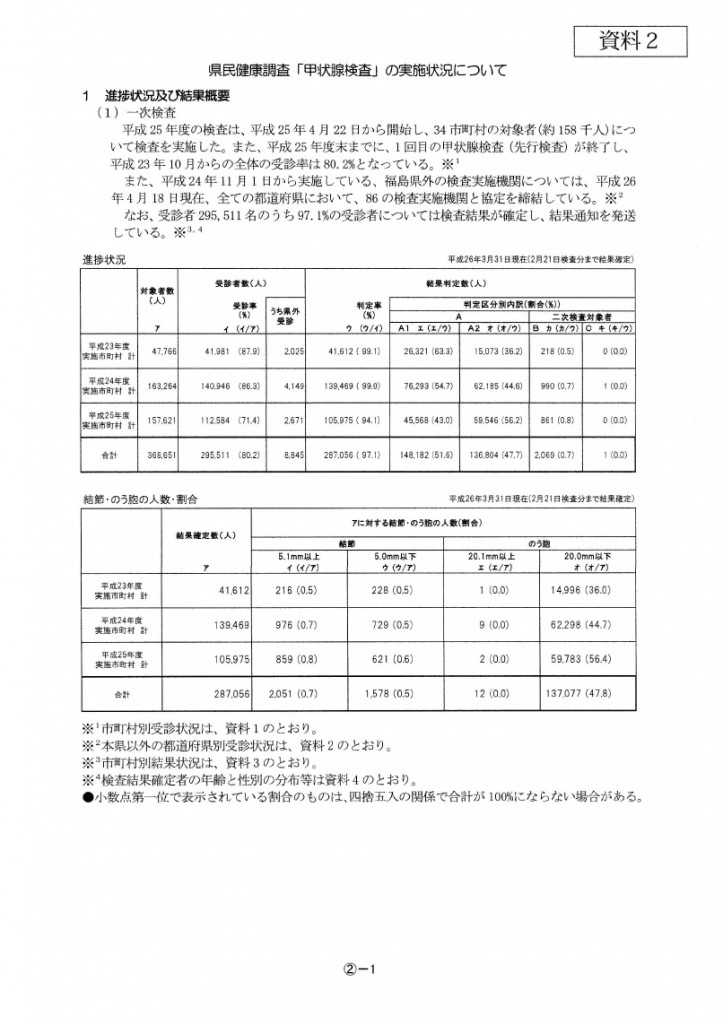
検査は、最初は事故の7か月後の10月9日から福島県立医大の病院で約1か月、土日祝日を使って実施し、その後、出張検査に移行し、最終的に36万8651人を対象に実施しています。
この36万8651人のうち、実際に今年の3月31日までに検査が施行されたのが29万5511人です。受診率は80.2%になります。うち県外で実際に受けられた方が8845人含まれています。
検査は最初の平成23年度(2011年)は、国指定の避難地域など13市町村、原発周辺の地域から始めました。当時の空間線量が高かった、避難区域、または計画的避難区域などが一部に含まれています。24年度(2012年)は次に線量の高い地域を選定して…と順に検査を進めました。中通り地区、つまり福島市から白河市、郡山市ほかで実施、25年(2013)度は残りのいわき市や会津若松市、相馬市ほかで実施し1回目の検査日程を終了しました。
この1回目の検査を我々は「先行検査」と言っています。
そして、今年の4月からすでに始まっている二廻り目の検査を「本格検査」と呼んでいます。先行検査は2年半かかりましたが、本格検査は2年で終える予定です。その中には約36万8651人と、さらに震災後産まれたお子さん、平成23年4月2日から平成24年4月1日までに産まれた1学年分の方が対象に加わります。事故当時、胎内にいた方、約1万5000人程度、母集団が増えることになります。
現在実施中の本格検査の終了後、2年後の3回目の検査では20歳以上は5年ごと、20歳までは2年ごとに繰り返すことを予定しています。
先行検査受診者29万5511人のうち結果判定が出た人は28万7056人(平成26年3月31日現在)で、まだ全員の結果が出ているわけではありません。2月21日検査分まで結果が確定しており、率で言うと97.1%(3月31日現在)となります。 判定結果は、大きく「A判定」と「B判定」「C判定」に分かれています。A判定は、概ね正常ないし2年後の検査でも十分ということで、二次検査の必要がなく、次の「本格検査を受けてください」という人です。
なお、A判定は、さらに2つに分かれていて、「A1」は超音波で所見を認めない人で、51.6%を占めました。「A2」は、小さいのう胞(中が液体のもの)や5ミリ以下の結節(しこり)がある人で47.7%を占めました。しかし、これはいずれも非常に小さいものか心配のないものであり、2年後の本格検査を受診いただきます。
県民健康調査「甲状腺検査」の実施状況
(第15回福島県「県民健康調査」検討委員会(平成26年5月19日)資料2より)
福島県内の甲状腺がん発生に今のところ大きな地域差は認めにくい
── 甲状腺がんが見つかるのは、二次検査対象の方からということですね。
鈴木 ええ。ですから、この検査では、二次検査が最も重要になります。二次検査対象になる人は、B判定、C判定の人です。ただ、C判定は、より悪性度が高いとか、そういうことではありません。普通、病院では問診をしたり、血液検査をしたり、いろいろなことをしますが、超音波だけで診た場合に、急いで二次検査をしたほうがいいだろう、というのがC判定です。例えば、ものすごくしこりが大きくて窒息しそうだとか、リンパがすごく大きく腫れていて、診断を急がなければいけないのではないかと類推されるような場合ですね。
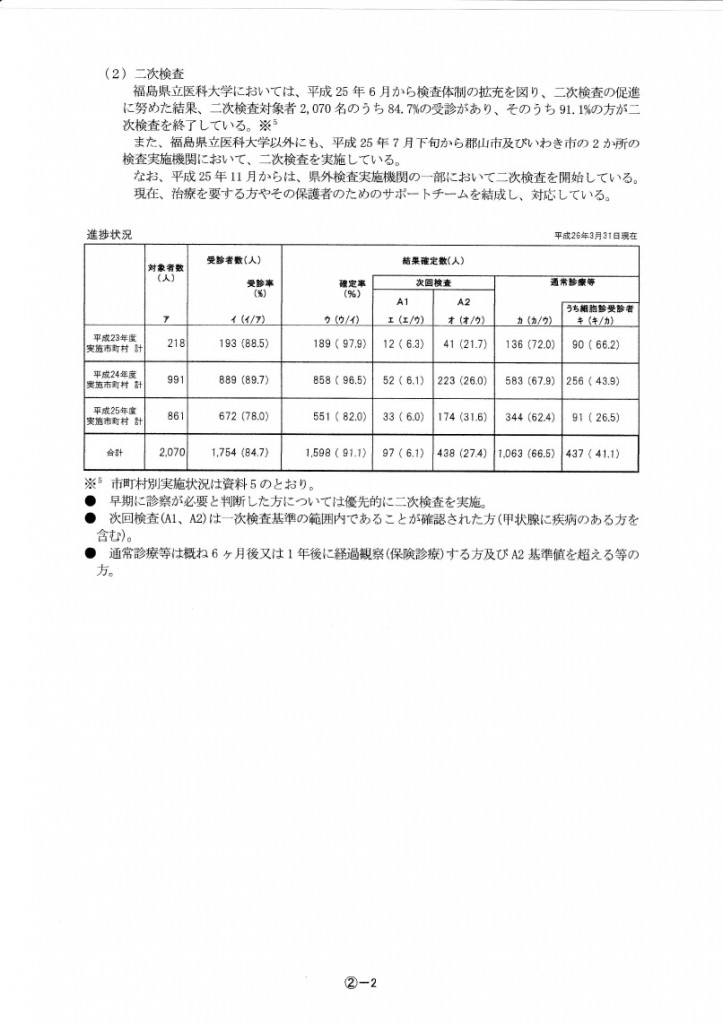
それ以外は、甲状腺がんは非常にゆっくり育つものですから、二次検査を丁寧に実施していくということでB判定としています。B判定が2069人、C判定が24年度の1名だけで、合わせて2070人が二次検査の対象になっています。
この二次検査対象となった方たちのうち、1754人が二次検査を受診しています。うち1598人の結果が確定しましたが、その中には二次検査の段階で時間が経ったことで、のう胞の大きさが小さくなっていたり、二次検査で再度詳しい超音波検査を行った結果、一次検査でいうところのA判定相当だった人が33%いました。
それ以外の人については、より詳しい超音波検査によって細胞診を施行したり、超音波検査のみで良性との判断で、半年ないし1年後に来院いただき検査をするなどの経過観察を勧められています。
そして、437人が細胞診をして良性か悪性かの鑑別をすることになり、その中で「悪性」ないし「悪性疑い」の人が90人いました。年度別では、23年度は15人、24年度は54人、25年度は21人、合計で90人です。
「悪性」ないし「悪性疑い」は、かなりの頻度で甲状腺がんの可能性が高いのですが、確定診断ではありません。手術を行い、検体の病理検査をして初めて確定診断となります。 既に51人の方が手術を受けておられますが、そのうちお一人は良性でした。何回細胞診検査しても悪性疑いしか出なく、確定まで至らず、はっきりしなかったため、ご本人、ご家族のご要望から手術を行ったケースです。そのほかの50人は甲状腺がんで、乳頭がんが49人で、低分化がん疑いが1人です。
手術を行っていない残りの40人の方の多くも手術する予定ですが、甲状腺がんは非常にゆっくり育つため、慌てて手術しないで、学校の休みなどの都合に合わせて手術をする人が多いのです。ただ、中には本人や両親の同意の上、手術をしないで経過観察している方も何人かいます。
男女比は32:58で女性に多く、年齢は8~21歳で、平均は16.9歳です。震災当時の平均年齢は14.7歳、ほぼ15歳くらいです。平均腫瘍径は14.2ミリで、5.1から40.5ミリまであったことが現在までの概要と結果です。
資料:第15回福島県「県民健康調査」検討委員会(平成26年5月19日)
── この結果につきまして、どのようにお考えになっていますか。
鈴木 悪性ないし悪性疑いの人数が、判定の検討委員会のたびに増えるので、福島では甲状腺がんが増加しているのではないかとおっしゃる方がいますが、例えば平成23年度は一次検査の対象者が4万1981人で、そのうち悪性ないし悪性疑いの人が14人。比率で診ると、0.03%です。次の24年度の14万9046人の対象者のうち悪性ないし悪性疑いの人は54人で、0.04%です。25年度は、まだ二次検査が終了していない途中ですが21人で、0.02%になっています。全体では0.03%です。
また、頻度的には一番線量が高いと思われていた23年度調査の地域より24年度の地域のほうがやや高いくらいで、あまり明らかな差はありませんし、25年度の会津、喜多方などの地域では、まだ判定途中で0.02%程度ですから、桁違いに高いところはありません。つまり、福島県の中では今のところ地域差は見られそうもないと考えています。
環境省の甲状腺調査結果からも他県と比べて桁違いに福島が多いわけではない
── 昨年、環境省は青森県、山梨県、長崎県の3県での18歳以下の甲状腺検査をして、しこりなどについての福島県の発生頻度は他県と比べて変わりない、という調査結果を発表していますね。
鈴木 母集団がこちらは30万、あちらは4365人ですから、対象数が違うことはありますが、青森ではA2判定が57%見つかったのに対し、福島では47%です。A2は、のう胞や小さい結節があったことを示しています。そこで、「福島では放射線の影響でのう胞が多発しているんじゃないか」と心配する人が多くいましたが、福島だけに突出してのう胞が多いわけではないということが分かりました。
ただ、のう胞は学童期の児童に多いのですが、環境省の調査は3歳以上が主な調査対象のため、A1の人が少なくなり、A2が多くなっています。それを差し引いても福島よりは頻度が高く、年齢の分布を補正しても福島より極端に低くなることはありません。ということは、福島県民の甲状腺に関しては放射線の影響との相関関係は考えづらいのではないでしょうか。
環境省の調査は、福島と同じやり方、超音波検診機器も同じ機械を使って、同じ判定基準で実施しました。その結果、他県でも、こういう超音波検診の仕方によって、このくらいの頻度で見つかるということで、国内での地域差もあまりないのではないでしょうか。
B判定で二次検査に回る比率でも、福島は0.7%で3県調査では1%です。母集団が少ないからですが、極端に福島のほうが多いわけではなく、むしろ少ないです。この1%からお一人の甲状腺がんが発見されたと最近報告がありました。
資料:環境省「甲状腺結節性疾患追跡調査事業結果(速報)について
── 甲状腺がんは、見つからないまま、または発症しないまま終わることが多いとも聞きますが、甲状腺がんの特徴はどんなことでしょうか。
鈴木 甲状腺がんには、性質の良いがんと悪いがんがあります。今回の検査で見つかった甲状腺がんの大半を占める乳頭がんは分化がんと言って甲状腺がんの中で一番おとなしいたちの良いものです。また、一部には未分化がんというのがあって、平均6か月ないし4か月程度で亡くなってしまう。このように急激に増大して死に至るがんがあるのも甲状腺がんの特徴です。ただ、それは極めて数は少なくて、しかもほとんどが50歳以上の人と言われています。年齢の高い人に多い甲状腺がんです。
もう1つの特徴は、ラテントがんや潜在がんと言いますが、亡くなった人を解剖すると甲状腺の乳頭がんが多数見つかる。それのほとんどが5ミリ以下の微小がんです。そういうものができても自分の寿命よりゆっくり育つため、死因とならないことが知られています。
また、甲状腺を細かくスライスして探せば探すほど見つかる。そのため、フィンランドでは35%、日本でのデータでは11.3~28%も見つかる場合があります。福島県での超音波診断の基準は5ミリを超えると二次検査になりますが、5ミリより小さいものは一生変わらない可能性のあるものも含まれています。
大きくなるものでも5ミリくらいから見つかるものもあります。しかし、ここから10ミリになるまで相当時間がかかるのです。10から20ミリになるのにも時間がかかるのですが、腫瘍というのは進行と時間が比例直線では表されないのです。あるところから指数関数的にぐっと上がっていく。成長も最初はゆっくりなので、最初の5ミリはあまり慌てることはない。5ミリ以下のものが2年経って10ミリくらいで見つかっても甲状腺がんの場合は手遅れにはならず根治手術が可能になりますので、非常に性質が良い、そういう特徴があります。
今、福島で見つかっている甲状腺がんは無症状の人に検査をして見つかっているもので、本来なら成人になって大きくなってから見つかるものが小さいうちに見つかっているのではないかと考えています。
検査により無症状の甲状腺がんまで見つかることは最初から予想されていた
── そうしますと、福島県に限らず、最新の超音波検査機器で検査をやれば、どうしても見つかる数が増えて来るように思えますが。
鈴木 そうかもしれませんが、事故がなければ、こういう検査をすることにならなかったのです。
チェルノブイリ事故では何が起こったかというと、一番の健康被害は子供に甲状腺がんが起こったことです。ですから、子供のときに被ばくしたことによる甲状腺がんの発症の増加が心配となれば、結局「チェルノブイリ事故より線量は少ない」ことが分かったとしても、甲状腺に何が起こるか、起こらないかは、線量が少なければ少ないほど時間をかけてよく診ていかないとわからないのです。そうすると、しっかりとした検査体制を整えなければいけない。
ただ、超音波検査をすれば、先ほども言いましたように、無症状の時に甲状腺がんが見つかることは、最初から予想されていました。
事故前から検査していて、現在と比べられればいいのですが、それはできません。チェルノブイリ事故では、甲状腺がんが4~5年くらいから目立って出てきたということですが、それより前がどうだったかは、一度は検査をしておかないとわかりません。
検査をして、福島の人たちはどのくらい甲状腺の結節を持っているか、その中にがんの人はどのくらいいるかを比べていくと、今後、増えてきたときに事故の影響なのか区別もできるだろうし、増えない場合も何と比較したらいいかという一つの基本になるので、甲状腺検査はとても意味ある重要なことといえます。
今まで得られたデータからは、事故による放射線の影響とは考えにくい
── 甲状腺がんの確定された方が50人、疑いのある方が39人とのことでしたが、「甲状腺がんの発生は原発事故によるものとは考えにくい」という見解を検討委員会で示されていますね。
鈴木 考えづらいというのは、私は専門家ですが、私のところに入っている情報から組み合わせると考えにくい、ということです。「未来永劫考えられない」と言っているわけでもないし、そこに新たな情報や知見が入ってくれば、それを組み合わせれば変わるかもしれないのですが、今まで得られたデータからは考えにくいということです。
チェルノブイリのときは被ばく当時、年齢が小さい人、特に0歳の人に一番多くがんが起こったのですが、福島では現在0~5歳の人はほとんど結節もできてないし、がんの人も出ていません。
もちろん、放射線の影響と関係なくがんになる人もある一定の確率でいるわけですから、今後そういう人は出てくるかもしれませんが、集団としてがんの人が出てきているわけではないので、それを状況証拠として考えれば、やはり考えにくいのではないかと思います。
── 放射線によるがんか、そうではないかという判断する方法の一つに「疫学調査」があるとも聞きますが。
鈴木 がんの発生率とそれに対する何か一つの因子(原因)がある場合、例えば、因子を放射線とすれば、放射線を多く浴びた人の集団、浴びてない人の集団、または少なく浴びた人の集団を調査して、これによって甲状腺がんの発生率が一番浴びた人が高くて、少なく浴びた人、浴びてない人の順に低いというように統計学的に直線関係がきれいに出る場合、因果関係がある疫学調査結果と言われます。
県民の被ばく線量は全体として極めて低いため、疫学調査は難しいと思います。線量が高ければ高いほど出やすいので、わかりやすい。ただ、やはり集団による差が必要になります。従って、今後も基本調査の回収率向上やヨウ素初期内部被ばく推計などで個人の線量をできる限り把握することが重要となります。
福島県の甲状腺がんについては、放射線の影響とは考えにくいけれども、「一切ない」と言い切れるほどの情報はないので、まずは検査を長く続けて受けていただくことが一番大切で、今、放射線の影響かどうか早急に結論を、白か黒か求める時期ではないと思います。
ただ、先ほどの通り、今までのチェルノブイリや広島・長崎での知見や通常の甲状腺がんの知見を併せて考えると、現在発見されている福島での甲状腺がんは放射線の影響とは言いにくい、考えにくいのではないかということを伝えることは大切かと思います。
県民の健康調査を長きにわたってやることが重要
── 昨年は世界保健機関(WHO)が、そして今年の4月には国連科学委員会(UNSCEAR)も「福島事故によるがんの増加は予想できない」と公表していますが、どうお考えですか。
鈴木 避難によって被ばく線量が10分の1くらいに軽減した、食品や原乳の制限で内部被ばくが少なかった、というコメントに関しては評価できると思います。
国連科学委員会が今までの文献を精査した結果「がんの発生の増加が予想できない」と言っていますが、福島の場合は個人の被ばく線量が全員わかっているわけではない。また、内部被ばく線量も逐一わかっているわけではない。ですから、予断をもたずにきちっと診ていく必要があるし、放射線の影響がないならないでそのことを科学的に明確に示すことも我々にとっては重要な役目だと思っています。そのためにも、県民の健康調査を長きにわたってやることが重要なことだと思います。
今までの検査結果をみて、僕らはむしろ安心しています。驚くような、我々が見たことがないような病気が今のところ出てきていないのです。「なんだ、これは」というようなことは今のところないのです。
科学委員会の報告書について公表する国際連合広報センターのWEBサイト
── 最後に、福島県での今後の甲状腺検査について。
鈴木 先行調査が終わり、本格検査に入りましたが、重要なのは前回の検査での比較もしながら、長きにわたって子供から大人になる人の甲状腺をずうっと診ていくことです。これは、放射線との絡みで「甲状腺に異常はないか」と心配している福島の人たちに「我々は長きにわたって診ていきますよ」「我々に任せてくれれば、甲状腺に関しては責任をもって2年ごとに診ますよ」、と安心していただくことが一番重要なのです。そして、万が一治療が必要な人がいれば適切な治療をする、こうしてやっていくことが大事なのです。
また、チェルノブイリでは最初5歳以上の人しか検診してなかったはずですが、福島では非常に苦労しながら0~5歳の子どもたちも対象検査を実施しています。
そういう人たちも皆さん、だんだん進学、就職をして成人になってくると、今までは保護者と検査に来ましたが、ご本人だけになりますと、若者は病院になかなか行きませんので、どうやって若い人たち、特に全国に散らばっていくだろうと思われる人たちに、2年ごと、5年ごとに検査に来ていただくかが今後の重要な課題です。
途中で風化してしまうと、検査を始めたことが意味をなさなくなりますので、ぜひ受け続けていただくように今、我々もいろいろな方法を模索しているところです。

福島県立医大キャンパス
(2014年5月26日)