福島第一事故情報
放射線による人体への影響

放射線被ばくと「がん」
東京女子医科大学教授 三橋 紀夫 氏 (みつはし・のりお)
1949年 東京都生まれ。放射線腫瘍医。東京女子医科大学放射線腫瘍学講座主任教授。群馬大学医学部卒業。日本放射線腫瘍学会理事、日本頭頸部癌学会理事、日本癌治療学会代議員、日本食道学会評議員等、多くのがん関連学会の委員、役員を務める。著書に 『がんをどう考えるか―放射線治療医からの提言』 (新潮社)などがある。
── 2012年4月から食品に含まれる放射性物質に関する規制が厳しくなり、食品による年間の被ばく線量が1ミリシーベルト以下になるように設定されました。1ミリシーベルト/年とは、どのような量なのでしょうか。
三橋 4月からの規制値で決められた年間1ミリシーベルトとは、飲料水からの内部被ばくを0.1ミリシーベルト、一般食品からの内部被ばくを0.9ミリシーベルトという内訳にした数値です。
私たちは地球上で生活していく上で宇宙線や食べ物、大地からの放射線によって被ばくしています。その値は、日本人の場合で約1.5ミリシーベルト/年、世界平均では、その約2倍の2.4ミリシーベルト/年という被ばく量です。
大地からの被ばく量は、日本では地域によって異なります。関東は関東ローム層に覆われているため被ばく量が少なく、関西方面は花崗岩に覆われていることもあり被ばく量が多くなります。したがって、福島第一原発事故後、関西方面に避難されている方などもいらっしゃいますが、かえって被ばく量が増えるということも起こり得るのです。
世界では、年間に10ミリシーベルトや20ミリシーベルトの自然放射線を受ける地方もあります。そのようなところと比べると、現在の日本は自然放射線に関しては非常に安全であると言えます。
また、私たち人間そのものがいろいろな放射性物質を体内に持っています。例えば、食べ物からは放射性カリウムを摂取しています。
「ベクレル」という単位は放射能の単位で、実際のヒトの被ばく量は「シーベルト」という単位に換算します。シーベルトに換算する際には、どのような放射性物質で、半減期や汚染濃度、摂取量がどのぐらいかいろいろな因子が考慮されます。また、放射性物質は、体の中に入ってすぐに排出されれば、被ばく量も低いので、どのぐらい速やかに体外へ排出されるか、ということを勘案し、ベクレルをシーベルトに変える係数が決まっています。
この係数は、大人と幼児と乳幼児でも違います。また、経口的に摂取されたか、呼吸で入ったのかによっても違うため、それぞれ係数を変えて被ばく量を勘案します。
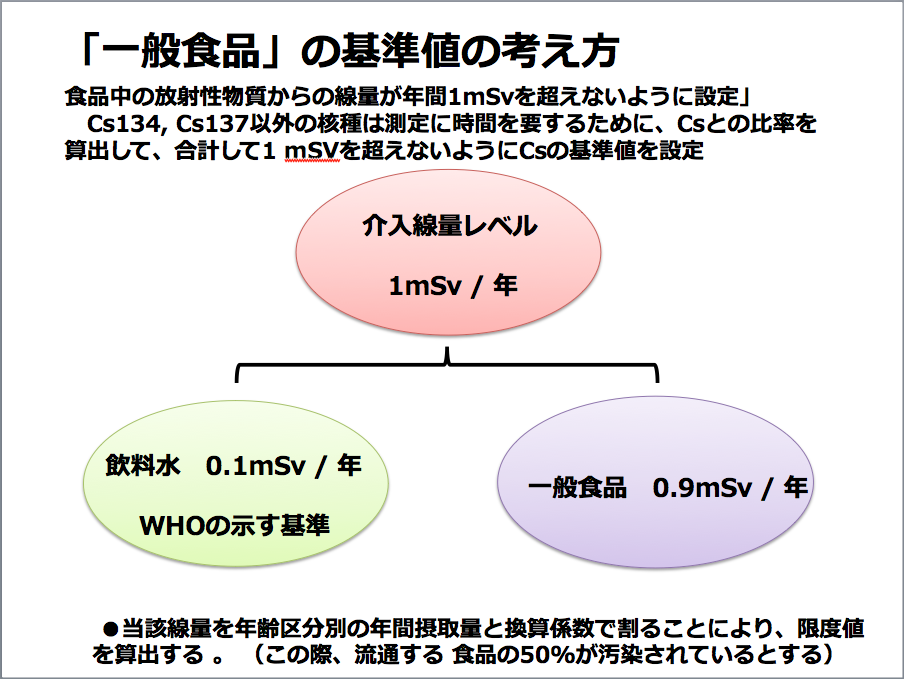
「一般食品」の基準値の考え方(提供:三橋紀夫氏)
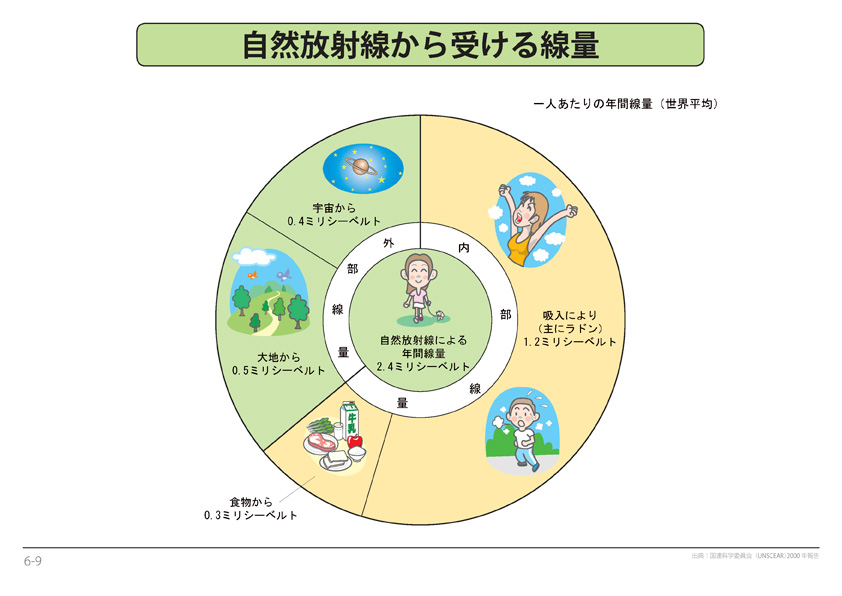
自然放射線から受ける線量(原子力・エネルギー図面集2012より)
放射線が活性酸素をつくり、それがDNAを損傷する
── 放射線はなぜ人体に影響を与えるのかについて教えてください。
三橋 放射線が原子に当たると、高速二次電子が飛び出します。高速二次電子が直接DNAに障害を与え、二重鎖切断を起こします。この作用が直接作用と言われる作用で、炭素線のような特殊な放射線によって起こります。
また、エックス線や、事故で問題になっているガンマ線、ベータ線は、高速二次電子が細胞の水分子と反応して活性酸素をつくり出し、その活性酸素がDNAを損傷します。この作用を間接作用と言います。
この二つが放射線による主な影響で、DNAが損傷を受けるのです。
細胞の中には、損傷に非常に弱い細胞と強い細胞があり、「放射線の感受性」として、大きく三つに分けることができます。
一番放射線の感受性が高いのは、常に分裂を繰り返している細胞です。例えば、皮膚、骨髄、腸管の細胞、生殖腺などです。
二番目は、普段は分裂をしていないが、何か事態が起こったときに分裂を繰り返す細胞です。例えば肝移植などのとき、肝臓を切除し、移植しても肝臓はまた元通りになります。そこで、肝細胞がここに分類されます。
最も放射線の感受性が低いのは、筋肉、神経細胞などの分裂をしない細胞です。
加えて、放射線障害の考え方には、「確率的影響」と「確定的影響」の二つがあります。
生殖腺や皮膚など、ある線量に達するまでは全く障害が出ずに、ある線量を超えると障害が出てきます。こうした障害を確定的影響と言います。
その障害の程度は、重症度で表されます。例えば、皮膚の場合、少ない線量では発赤になり、少し線量が増えると糜爛(びらん)、さらに線量が増えると難治性の潰瘍になります。このように、段階的に症状の重症度が出てくるのが確定的影響の特徴です。
また、一定の線量まで障害が出ず「しきい値」があります。「しきい値」より少ない線量であれば細胞は回復していると考えることができます。
福島第一原子力発電所の事故によって、皆さんが非常に心配されている影響が確率的影響です。少しでも放射線を受ければ、受けただけリスクが上がり、遺伝子の突然変異やがんになる確率が上がるという考え方がされています。
実際の広島・長崎の原爆のデータを見ると、100ミリシーベルトを超えなければ、リスクが線量に比例して上がるという科学的根拠はありません。ただ、放射線の被ばくを非常に心配する人たちは、ゼロからリスクが上がっていくと考えています。
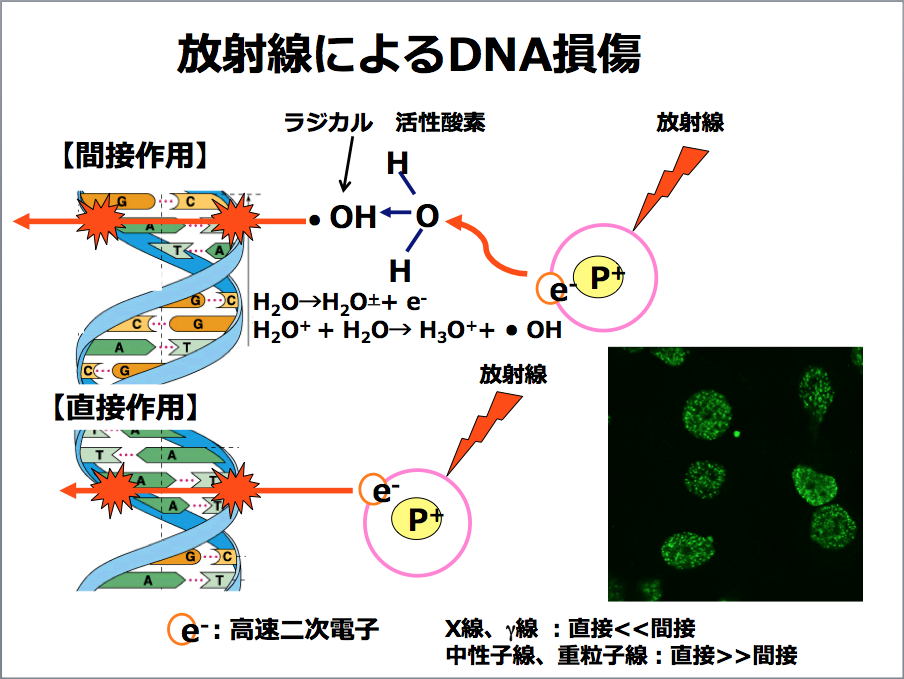
放射線によるDNA損傷(提供:三橋紀夫氏)

組織の放射線感受性(提供:三橋紀夫氏)
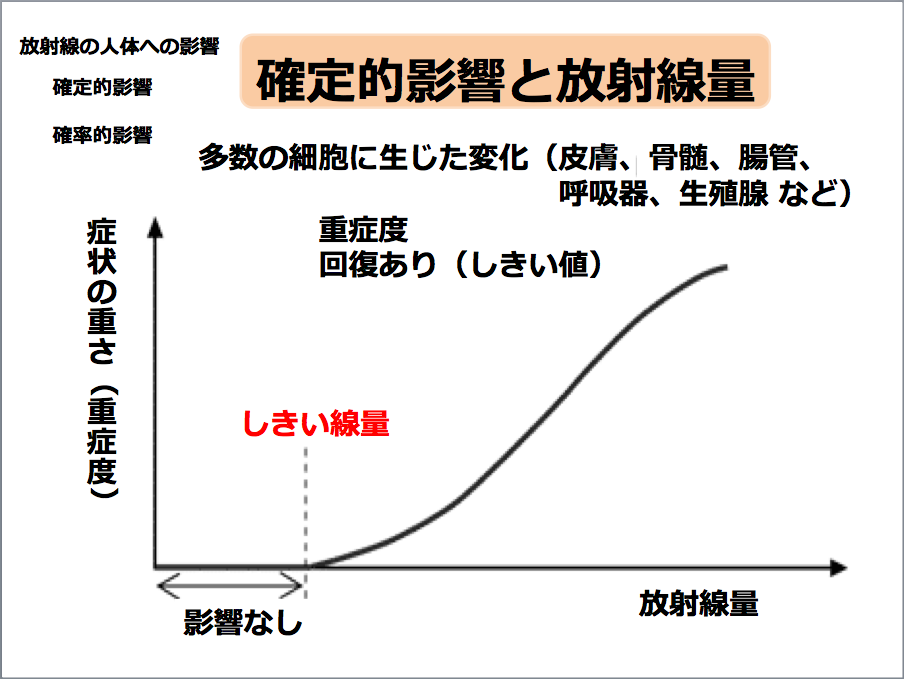
確定的影響と放射線量(提供:三橋紀夫氏)
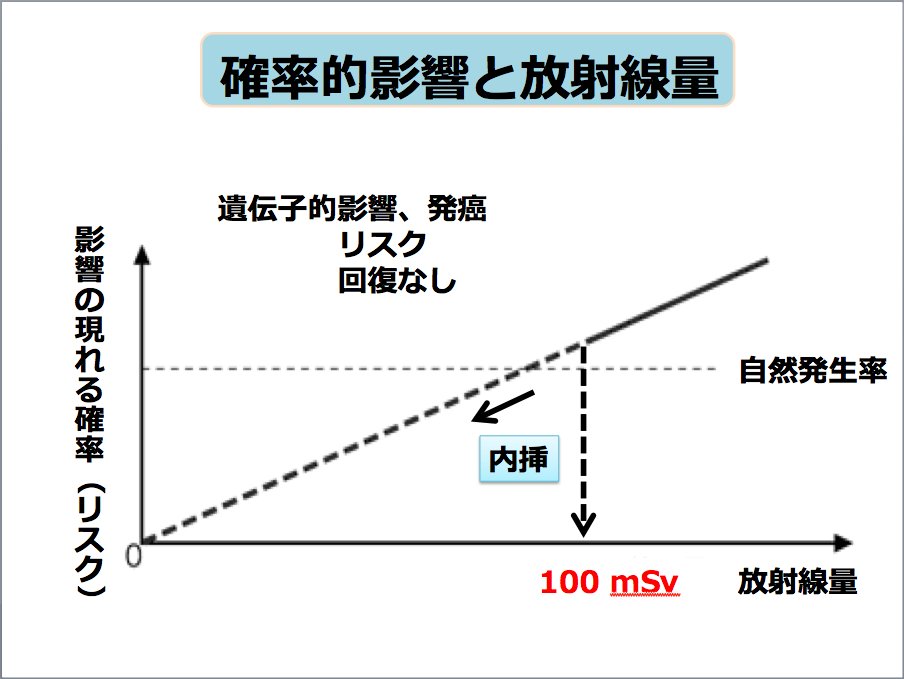
確率的影響と放射線量(提供:三橋紀夫氏)
固形がんは潜伏期が長く10年から20年で発がんする
── DNAや遺伝子に傷がついても、必ずしも影響が出るわけでないのはなぜでしょうか
三橋 DNAに傷がついても、細胞は修復する能力を持っています。しかし、非常に大きな線量を受けてしまうと、細胞は死滅してしまいます。
中等度の線量を受けた場合は、細胞分裂を止め、修復可能な障害かどうかをチェックし、修復できない場合、細胞死を起こし、体から排除されます。
修復可能であれば、修復をし、また正常に分裂を繰り返していきます。
一番問題なのは、今回の事故の場合のように、微量の放射線を受けたときにどうなるかということです。微量の放射線を受けるとDNAの損傷が起こったり、遺伝子の突然変異が起こったりしますが、軽度の場合には、そのまま細胞が生存を続けていくことがあります。
この先、がんなどになった場合に、福島の事故による被ばくですぐにがんになるのではないかと考える方もいるかもしれませんが、決してそんなことはありません。被ばくにより、遺伝子の突然変異などが起こっても、発がんするまでには潜伏期があります。
例えば、比較的潜伏期が短い白血病の場合でも、ピークがくるのに6年くらいかかります。被ばくから1、2年で白血病が起こることはまずない、と考えていいのです。また白血病の場合は、10年以降ではほとんど起こりません。
しかし、白血病を除く一般の固形がんは、潜伏期が長く、10年、20年経ち初めて発がんします。
なぜ白血病の潜伏期は短くて、固形がんの潜伏期は長いのか。白血病の発症のメカニズムには遺伝子の突然変異が直接的に強く関与しているのではないかと考えられています。
固形がんには、多段階発がん説があります。遺伝子が傷ついても、がんの予備細胞ができただけで、予備細胞を刺激するようなことが、さらに起こらなければ発がんはしません。例えば、体にあるp53というがん抑制遺伝子が破壊されたときに、がんへの分化が始まっていきます。がん細胞が増殖していき、ある程度の大きさになり、臨床的にがんが発見されるためには10年、20年を要します。
DNAの傷を修復するメカニズムの他、生体にはがんに抑制的に働くような生体防護機能が幾つか備わっています。
活性酸素によりDNAに傷がつきますが、体の中には抗酸化物質があり、できた活性酸素を除外するメカニズムがあります。
また、がん化に結びつくような突然変異が固定化しても、p53という抑制遺伝子により、異常を起こした細胞が自殺する「アポトーシス」というメカニズムも持っています。
最後に、細胞ががん化して増殖を始めた段階でも、人間は免疫機能を持っているため、免疫によってがん細胞を拒絶するメカニズムもあります。このように、それぞれの段階でがん化することから守ろうというメカニズムが私たちの体には備わっているのです。
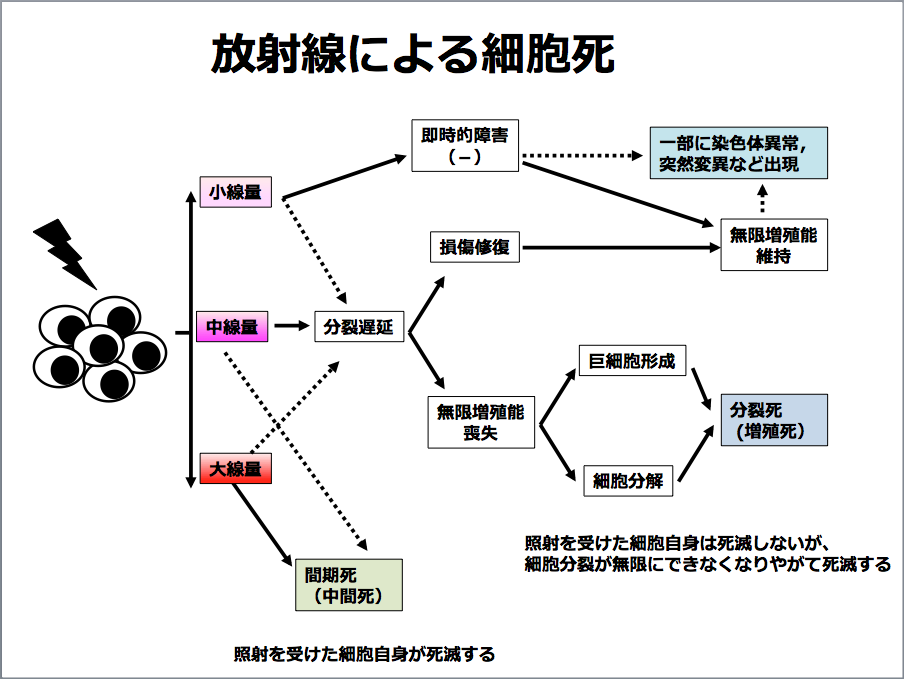
放射線による細胞死(提供:三橋紀夫氏)
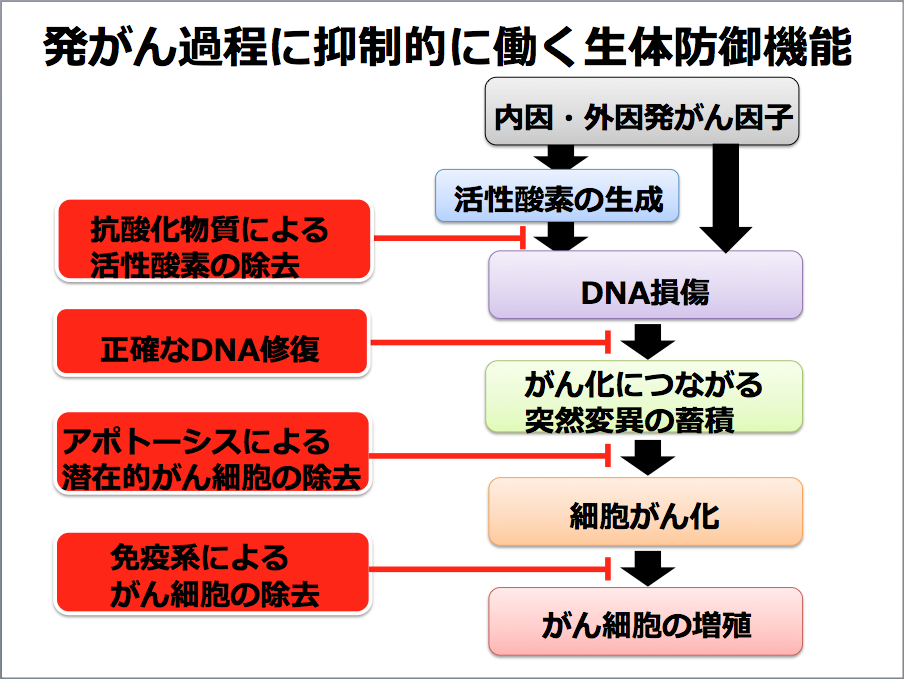
発がん過程に抑制的に働く生体防御機能(提供:三橋紀夫氏)
── 低線量被ばくについて、私たちはどのように考えれば良いのでしょうか
三橋 1ミリシーベルトや10ミリシーベルトなどの低線量の放射線を長期間被ばくする場合と、広島・長崎のように一瞬にして大量の放射線を被ばくする場合とでは、分けて考える必要があります。
現在の低線量被ばくのさまざまなデータは、広島・長崎の原爆のデータをもとにしています。しかし、広島・長崎のデータは、今回の福島の事故で問題とされている内部被ばくのことは、勘案されていないため、福島の事故とは少し異なってくると思います。
受ける放射線の総線量が同じであっても、少ない線量の放射線を長期間にわたって被ばくする場合は、一度に大線量の放射線を被ばくする場合よりも、放射線を受けながらも細胞の修復がされるため、障害の程度は軽いと言われています。
動物実験などのデータがありますが、一説によると、放射線を一度に浴びたときに比べ、20分の1~200分の1程度、放射線の障害は軽いとされています。
しかし、放射線防護の取り決め上は、放射線による障害の程度を200分の1や、20分の1とは考えず、リスクを最大に見積もり、2分の1に勘案して線量の基準を決めています。
また、少ない線量被ばくは体に悪影響しかないかというと、「そうではない」と言う専門家もいます。
例えば、「広島・長崎のデータでは200ミリシーベルト以下の線量では、被ばくをしていない健常人に比べて、微量被ばくをした人のほうが白血病の頻度が少ない」とする研究報告もあります。放射線が免疫能を強化させていると考えられており、放射線ホルミシスと呼ばれています。このように、放射線が強化した免疫能が発がんを抑えるというようなデータもあります。
体の生体防御機能を高めるという意味合いもあり、日本人は、従来からラドン温泉やラジウム温泉などの温泉に湯治に行っていたのではないかと考えられます。
科学的な根拠に則った情報を選択することが大切だ
── 今後、放射線に対して冷静な判断をするには、何が必要でしょうか。
三橋 放射線の生物学的な影響を、正確に理解することが重要です。事故以来、さまざまな情報が乱れ飛んでいます。情報の中から取捨選択をして、科学的な根拠に則った情報を選択することが大切です。
もう一点、日本人の最近のリスクに関する考え方が、オール・オア・ナッシングになってしまっているように私は思います。「微量でも放射線を浴びたら全員が発がんしてしまう。だから被ばく量はゼロにしたほうがいい」、そのような考え方が確率論的には成り立っていないということを理解していただきたいと思います。本当にリスクが高いのか低いのかの判断が非常に重要です。
100ミリシーベルト被ばくすると致死的ながんの確率が0.5%高まるという科学的な根拠があります。例えば、1000人の人が100ミリシーベルトの被ばくをすると5人の人が発がんすることになりますが、10ミリシーベルトの場合は、1万人のうち発がんするのは5人です。1ミリシーベルトであれば、10万人に5人のリスクです。10万人に5人は、2万人に1人です。2万人に1人という確率が本当に高いのか、低いのかということです。
2万人に1人という確率でも、皆、自分は発がんすると思いますが、例えば2万人に1人しか合格しないような入学試験には、ほとんどの人は「合格しない」と思います。同じ確率ですが、がんの場合には自分が発がんすると思うし、入学試験などは「合格しっこない」と思うのです。このように、リスクや確率を日本人はきちんと理解すべきなのではないかと思います。
マスコミなどが、福島の事故による被ばく量をCTや胸のエックス線写真の撮影による被ばく量と比較して「今回の事故による被ばく量は非常に少ないので、安全です」と説明しました。この説明は非常に理解が得られましたが、その一方で医療被ばくを患者さんが非常に危惧し始めました。最近は、放射線の検査を提案すると患者さんの中に拒否する人が出てきていることを臨床医として非常に懸念しています。
病院で放射線の検査を受けて被ばくをする医療被ばくの量は、日本は欧米に比べ約4倍とされています。医療被ばくの場合は、これ以上の線量の被ばくをしてはいけないという線量限度がなく、放射線検査によるメリットとデメリットを比較して、メリットが大きければ良いということになります。
例えば、エックス線を使わなくても超音波で診断が可能であれば、放射線検査ではなく超音波診断を選択すべきです。しかし、放射線検査以外に代替手段がない場合は、放射線検査を行います。
放射線検査を行う正当な理由があっても、検査はできるだけ少ない線量で行うことが決まっています。そのことを十分に理解した上で、検査を受けることが重要です。
皆さんが放射線検査を躊躇することによって、病気の発見が遅れて重大なことになってしまうことを、私は非常に懸念しています。
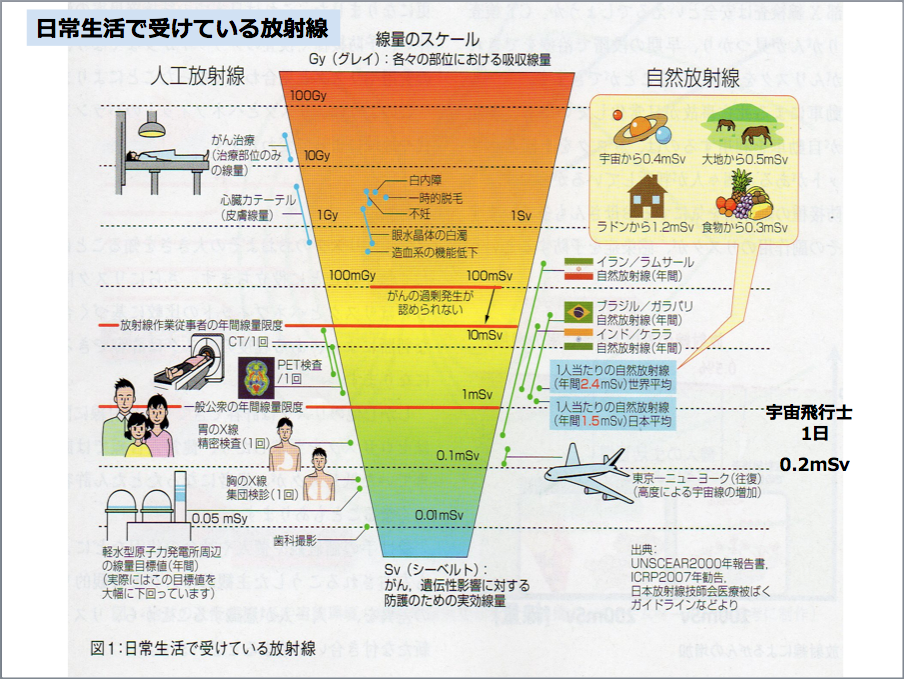
日常生活で受けている放射線(提供:三橋紀夫氏)
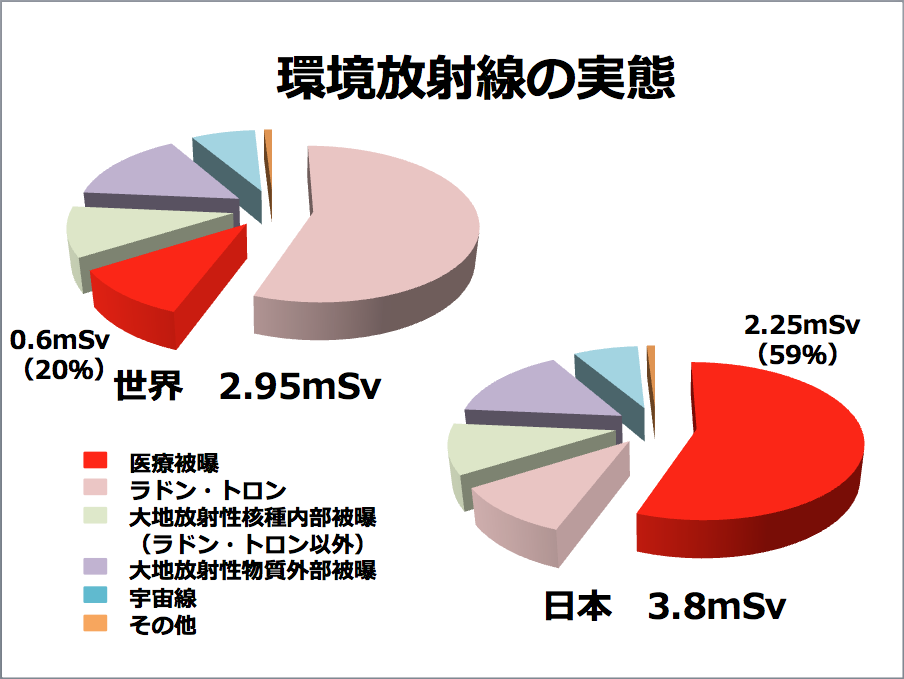
環境放射線の実態(提供:三橋紀夫氏)
(2012年5月26日)






